GENÉTICA Y ALERGIAS: ¿SE HEREDA LA TENDENCIA A SER ALÉRGICO?
Las alergias representan uno de los problemas de salud más extendidos en la sociedad actual. Se estima que entre el 20 y el 30 % de la población mundial padece algún tipo de enfermedad alérgica, ya sea rinitis, asma, dermatitis atópica, alergia alimentaria o anafilaxia. Esta cifra no ha dejado de crecer en las últimas décadas, especialmente en los países industrializados. Detrás de esta realidad hay una pregunta frecuente en las consultas médicas: ¿las alergias se heredan? La respuesta de la genética es clara: sí existe una predisposición hereditaria significativa, aunque el entorno juega un papel igualmente importante.
Qué es la atopia y por qué tiene base genética
El término atopia hace referencia a la tendencia del sistema inmunitario a producir una respuesta exagerada frente a sustancias habitualmente inocuas, como el polen, los ácaros o ciertos alimentos. Las personas atópicas tienen una predisposición constitucional a desarrollar enfermedades como el asma, la rinitis alérgica y la dermatitis atópica, que con frecuencia coexisten o se suceden a lo largo de la vida en lo que se denomina la marcha atópica.
Los estudios en familias y gemelos han estimado que la heredabilidad de la atopia se sitúa entre el 40 y el 70 % según la enfermedad alérgica concreta. Esto confirma que existe una base genética sólida, aunque los factores ambientales son igualmente determinantes para que esa predisposición se exprese o no.
Los principales genes implicados en la predisposición alérgica
La alergia es una condición poligénica, influida por variantes en múltiples genes que regulan distintos aspectos de la respuesta inmunitaria. Entre los más estudiados destacan:
Filagrina (FLG): las mutaciones en este gen son la principal causa genética de dermatitis atópica. La filagrina es una proteína clave para mantener la barrera cutánea. Su déficit permite la entrada de alérgenos a través de la piel, sensibilizando al sistema inmunitario.
IL-4, IL-13 e IL-33: variantes en los genes que codifican estas interleucinas y sus receptores favorecen una respuesta inmunitaria de tipo Th2, característica de las enfermedades alérgicas.
HLA (antígenos leucocitarios humanos): este complejo de genes regula cómo el sistema inmunitario reconoce sustancias extrañas. Determinadas variantes en la región HLA se asocian con mayor susceptibilidad a alergias específicas, como la alergia al gluten o a ciertos alimentos.
ORMDL3: es uno de los genes de riesgo más sólidamente asociados al asma alérgico, especialmente en su forma de inicio en la infancia.
¿Qué ocurre cuando uno o los dos progenitores son alérgicos?
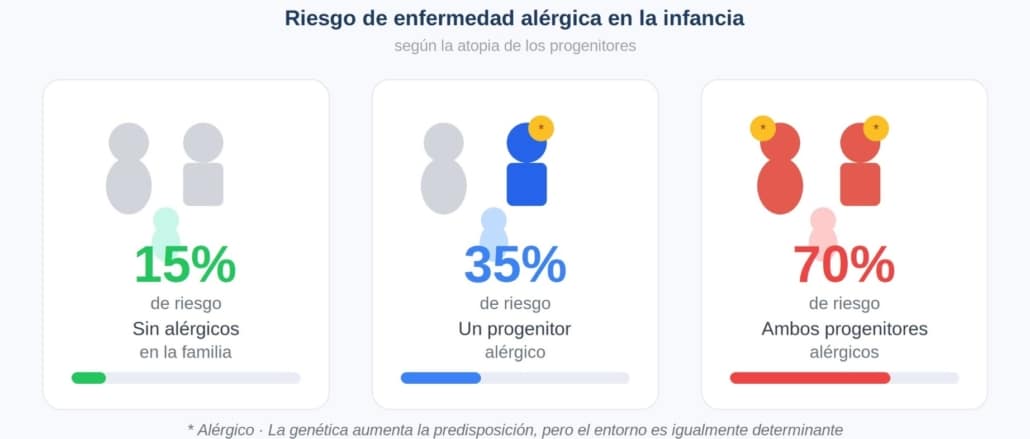
El riesgo de desarrollar alguna enfermedad alérgica en la infancia es significativamente mayor cuando uno o ambos progenitores son atópicos. Se estima que cuando ninguno de los progenitores tiene alergias, el riesgo de que el hijo las desarrolle es de aproximadamente el 15 %. Cuando uno de los dos es alérgico, el riesgo sube al 30-40 %. Y cuando ambos progenitores padecen alguna enfermedad alérgica, el riesgo puede alcanzar el 60-80 %.
Sin embargo, estos porcentajes no son deterministas. Muchos hijos de padres alérgicos nunca desarrollan la enfermedad, y viceversa. La razón es que el entorno actúa como un modulador fundamental de la expresión genética.
El papel del entorno: la hipótesis de la higiene y la epigenética
El aumento de la prevalencia de alergias en los países desarrollados durante las últimas décadas no puede explicarse únicamente por cambios genéticos, ya que el genoma no varía tan rápidamente. Esto ha llevado a formular la denominada hipótesis de la higiene, según la cual la reducción de la exposición a microorganismos en entornos excesivamente limpios priva al sistema inmunitario de estímulos necesarios para su maduración, favoreciendo las respuestas alérgicas.
La epigenética también juega un papel relevante: la exposición a determinados contaminantes ambientales, el tabaquismo durante el embarazo, el tipo de parto, la lactancia materna o la diversificación alimentaria temprana pueden modificar la expresión de los genes implicados en la respuesta inmunitaria sin alterar la secuencia del ADN.
Utilidad del estudio genético en el contexto de las alergias
Aunque el diagnóstico de las alergias se realiza habitualmente mediante pruebas cutáneas y análisis de IgE específica, el conocimiento del perfil genético puede aportar información valiosa en determinados contextos. La identificación de variantes en el gen de la filagrina, por ejemplo, puede orientar el diagnóstico y el manejo de la dermatitis atópica severa. El estudio de variantes en genes del sistema HLA puede ser útil para entender la susceptibilidad a ciertas alergias alimentarias graves.
En el ámbito de la investigación clínica, la genómica está contribuyendo al desarrollo de tratamientos más personalizados para enfermedades alérgicas como el asma, donde el subtipo genético del paciente puede determinar la respuesta a los biológicos disponibles.
Conclusión
La predisposición a desarrollar alergias tiene una base genética clara y significativa. Genes como FLG, los que regulan las interleucinas de tipo Th2 o el complejo HLA condicionan la forma en que el sistema inmunitario responde ante los alérgenos. Sin embargo, la genética no actúa en solitario: el entorno, los hábitos de vida y los factores epigenéticos modulan de manera decisiva si esa predisposición se traduce finalmente en enfermedad. Comprender esta interacción es fundamental para diseñar estrategias preventivas más eficaces y tratamientos más precisos para las personas afectadas.
Laboratorio Lorgen Genética y Proteómica.
Preguntas frecuentes (FAQ)
¿Si soy alérgico, mis hijos también lo serán?
No necesariamente, aunque el riesgo es mayor. Si ambos progenitores son alérgicos, el riesgo de que el hijo desarrolle alguna enfermedad alérgica puede llegar al 60-80 %. Si solo uno lo es, el riesgo es de un 30-40 %. Pero en todos los casos, el entorno juega un papel modulador fundamental.
¿Qué es la filagrina y por qué es importante en las alergias?
La filagrina es una proteína que mantiene la barrera cutánea. Cuando existen mutaciones en el gen FLG que codifica esta proteína, la piel pierde parte de su función protectora, lo que permite la entrada de alérgenos y facilita la sensibilización del sistema inmunitario. Es la principal causa genética de dermatitis atópica severa.
¿Por qué hay cada vez más alérgicos si los genes no cambian tan rápido?
El aumento de prevalencia se explica principalmente por cambios ambientales: entornos más limpios que no estimulan adecuadamente el sistema inmunitario, mayor exposición a contaminantes, cambios en la dieta y en el microbioma. La epigenética explica cómo estos factores modifican la expresión de los genes sin alterar su secuencia.
¿Puede un estudio genético diagnosticar una alergia?
No directamente. El diagnóstico de las alergias se realiza mediante pruebas clínicas específicas como las pruebas cutáneas y los análisis de IgE. Sin embargo, el estudio genético puede aportar información complementaria sobre la predisposición y ayudar a entender la causa subyacente en ciertos casos, como la dermatitis atópica grave asociada a mutaciones en FLG.
¿Existe alguna forma de prevenir las alergias en hijos de padres alérgicos?
Aunque no es posible modificar la carga genética, sí existen estrategias que pueden reducir el riesgo de que la predisposición se exprese: la lactancia materna, la exposición temprana a una amplia variedad de alimentos, el contacto con entornos naturales y la evitación del tabaco durante el embarazo son algunas de las medidas con mayor evidencia científica.


