LAS INFECCIONES DE TRANSMISIÓN SEXUAL: ¿SIGUEN SIENDO UN TABÚ?
Algunos podemos recordar hace unas décadas, cuando las infecciones de transmisión sexual empezaron a tratarse públicamente. Antes eran más conocidas como enfermedades de transmisión sexual (ETSs). Término rectificado recientemente dado que la presencia del patógeno y, por tanto, infección no siempre cursa con una enfermedad manifiesta. No obstante, puesto que el término enfermedad de transmisión sexual está más entendido, en adelante, en el presente texto se las denominará así.

Si la población general piensa en enfermedades de transmisión sexual, automáticamente le viene a la mente “el SIDA”. Esta temida palabra, más bien el acrónimo de Síndrome de Inmunodeficiencia Adquirida, es enfermedad cuyo agente etiológico es el virus VIH (Virus de la Inmunodeficiencia Humana).
Este virus desencadenó en los años 80 la una de las más importantes pandemias del siglo XX, que continúa hoy en el XXI, coexistiendo con la desencadenada por otro virus ARN, el SARS-CoV-2 hasta su reciente anulación.
Es por ello que, en las décadas de los 80 y 90, las ETSs fueron cobrando protagonismo en la sociedad. Llegando a un periodo en que, bien por miedo, desconocimiento o como consecuencia de las campañas de concienciación promovidas, la incidencia de ETSs descendió a través del uso de medidas profilácticas, lideradas por el preservativo.
Por el contrario, recientemente, y a pesar de vivir en una época en que la información no está escatimada, se ha evidenciado el aumento general de todas las enfermedades de transmisión sexual. En particular, la gonorrea es la que encabeza las listas, pero otras mucho más peligrosas como VIH, hepatitis, papiloma, etc., también se han visto incrementadas.
Para evitar que sigan aumentando los contagios, además de la información y concienciación, es necesario intensificar los análisis para una detección precoz y prevenir los contagios. Esto puede ser dificultoso dependiendo de la persona y de su situación, bien económica, de pareja, salud, etc. Es más, se ha podido observar que el pudor retrasa el momento en que el afectado decide hacerse las pruebas pertinentes.
Para minimizar esto y contribuir a la detección precoz de ETSs existen los test de autotoma de muestra. Con ellos el paciente puede preservar su anonimato en todo momento si así lo desea, no tiene que desplazarse a ningún centro ya que lo haría desde la comodidad de su casa, donde recibe el material necesario para la toma de muestra, las instrucciones detalladas y el material para el envío al laboratorio de la muestra debidamente preservada.
¿EN QUÉ CONSISTE LA AUTOTOMA?
Lo habitual cuando una persona se hace una analítica del tipo que sea es que se persone en su centro médico y que el especialista en cuestión le tome la muestra o muestras, solicitadas por el facultativo en cuestión, para después derivarlas al laboratorio. Una vez en él se procesarán y se emitirá un informe con los resultados.
Las únicas pruebas que puede realizarse el paciente a sí mismo son las pruebas rápidas que se pueden adquirir en farmacias, como son los test de embarazo o los de antígenos de COVID. El inconveniente en estos casos es que, al ser manipulados por personal no experto, además de por la propia naturaleza de la prueba, la eficacia es menor.
No obstante, existe la posibilidad intermedia que consiste en que la muestra sea tomada por el propio paciente y derivada al laboratorio donde será procesada por profesionales expertos, obteniéndose resultados más precisos y volcándolos en el correspondiente informe. La pérdida de sensibilidad en estos casos es mínima y se debería únicamente a un deficiente muestreo por parte del paciente con el que no se obtenga material celular suficiente para el estudio.
Existen diferentes pruebas en las que habitualmente el paciente toma la muestra para enviarla al laboratorio. Así, por ejemplo, los test de aire espirado como los que permiten detectar la presencia de la bacteria Helicobater pylori, o sobrecrecimiento bacteriano (SIBO) e incluso pruebas de paternidad se pueden realizar a distancia enviando la muestra de saliva al laboratorio.
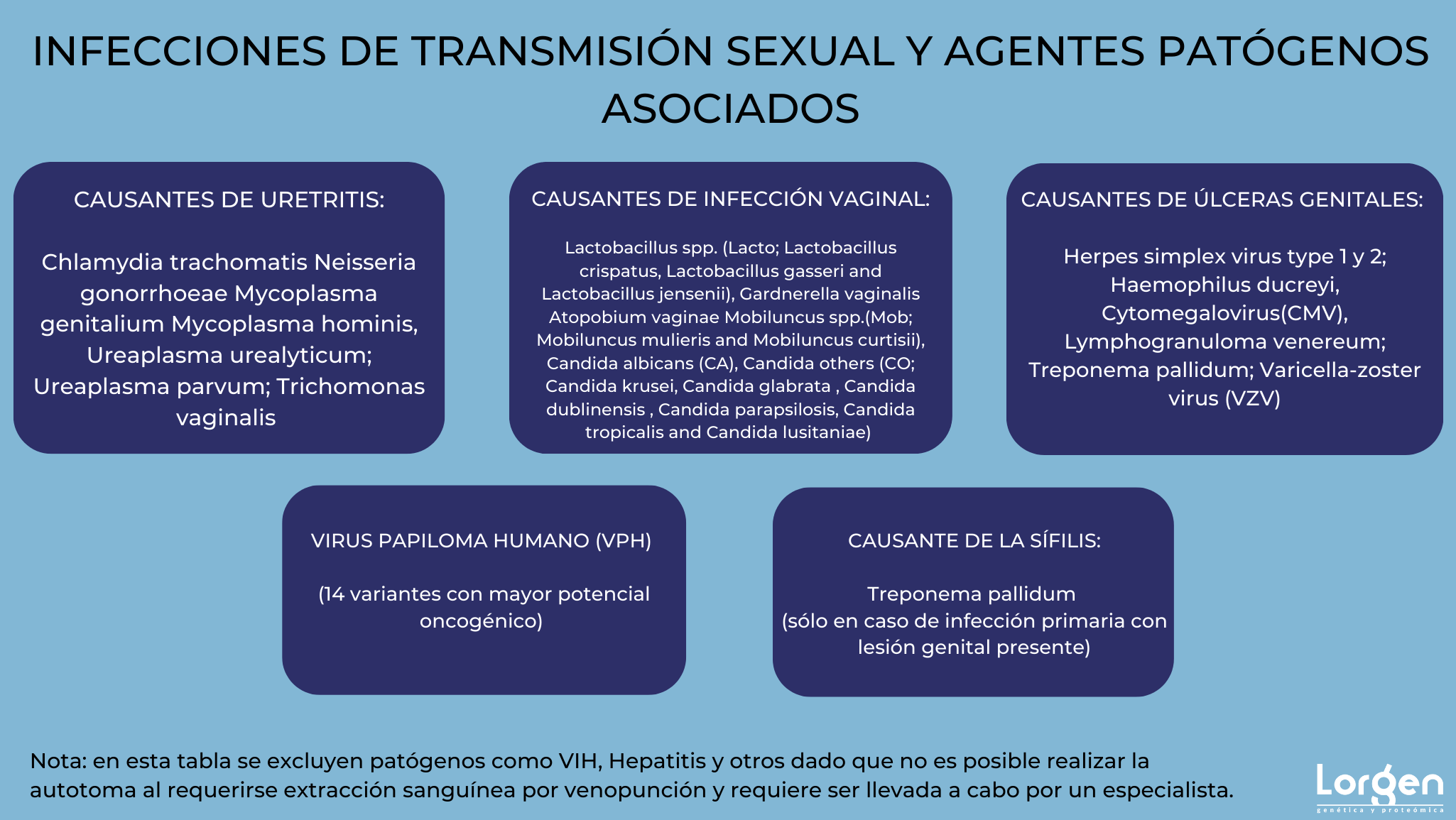
Para el caso de las Enfermedades de Transmisión Sexual (ETSs), esta posibilidad cobra especial relevancia dado que permiten, si el paciente así lo desea, mantener la total confidencialidad y anonimato, puesto que este tipo de pruebas pueden llevar aparejadas situaciones personales delicadas e incómodas.

Las muestras de elección para realizar autotoma no pueden suponer extracción sanguínea, por lo que un diagnóstico de VIH o hepatitis quedaría descartado mediante esta metodología. Las propuestas son el hisopado vaginal en caso de mujeres y la orina en hombres. En ambos casos, el paciente se tomará la muestra sin la necesidad de que intervenga un profesional sanitario. La orina se tomará siguiendo las mismas pautas que cuando están enfocadas a análisis de orina rutinarios. Los hisopos, por su parte, deben cumplir características muy concretas para que, sin necesidad de ser introducidos hasta el cérvix, se obtenga muestra suficiente para detectar el patógeno en cuestión. El paciente recibirá en su casa el material necesario para tomar las muestras y enviarlas al laboratorio, así como las instrucciones detalladas del procedimiento.
Una vez que se reciben las muestras en el laboratorio, son procesadas y los patógenos en cuestión estudiados mediante la técnica PCR a tiempo real. Dicha técnica (Reacción en Cadena de la Polimerasa, por sus siglas en inglés) amplificará el material genético presente en la muestra y específico del patógeno responsable de la infección o infecciones que se sospechan, permitiendo así detectarlo.
La mayor limitación que presenta un estudio por autotoma es que el paciente, al no tratarse de un profesional cualificado, no realice correctamente el muestreo. Esta carencia es suplida empleando controles de celularidad, es decir, marcadores genéticos de regiones específicas del ADN. Los controles están diseñados para amplificar durante la PCR siempre que existan células humanas, es decir, se haya tomado muestra suficiente. Así se indicará la calidad de la muestra y se evitará comprometer el resultado, puesto que, si no hay amplificación del control celular, la muestra deberá descartarse al existir el riesgo de un resultado negativo falso.
Tras el análisis, el paciente recibirá su informe de resultados con el que podrá acudir al facultativo de atención primaria para que le prescriba el tratamiento adecuado de ser el caso.
Ángela M. Martín Sevilla, Licenciada en Biología.
REFERENCIAS:
- Avian, A., Clemente, N., Mauro, E., Isidoro, E., Di Napoli, M., Dudine, S., … & Ippodrino, R. (2022). Clinical validation of full HR-HPV genotyping HPV Selfy assay according to the international guidelines for HPV test requirements for cervical cancer screening on clinician-collected and self-collected samples. Journal of Translational Medicine, 20(1), 1-12.
- Belmonte Gómez, M. A., Castillo Soria, O., Ballester Blasco, J., Castro Rodríguez, I., Pérez Riquelme, F., & Monteagudo Piqueras, O. (2020). Evaluación de un programa de salud pública sobre diagnóstico precoz de VIH con prueba rápida. Revista Española de Salud Pública, 93, e201912119.
- De la Torre-Lima, J., Oteo, J. A., Pinilla, J., Mansilla, R., Zamora, C., Vargas, V. A., … & Colom, J. (2022). Estudio sobre la aproximación al VIH: gestión sanitaria y el proceso asistencial en España. Enfermedades Infecciosas y Microbiología Clínica.


